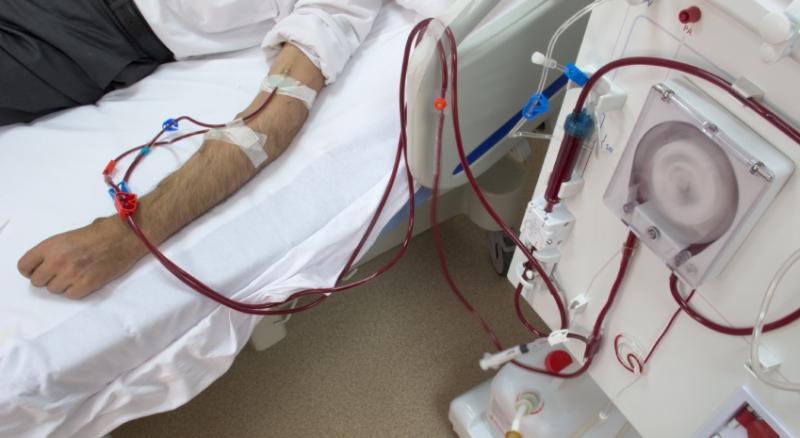
Hemodiálise
Em hemodiálise, o sangue do paciente é bombeado para dentro de um dialisador contendo dois compartimentos de líquidos configurados como feixes de fibras capilares ocas ou como sanduíches de folhas de membranas semipermeáveis paralelas. Em qualquer das configurações, o sangue no primeiro compartimento é bombeado de um lado de uma membrana semipermeável com solução cristaloide (dialisado) e bombeado do outro lado, em um compartimento separado, na direção oposta. Os gradientes de concentração de soluto entre o sangue e o dialisado causam alterações desejáveis nos solutos do soro do paciente, como redução de ureia e creatinina; aumento do HCO3; e equilíbrio de Na, Cl, K e Mg. O compartimento do dialisado está sob pressão negativa em relação ao compartimento do sangue para impedir filtração do dialisado para a corrente sanguínea e remover o excesso de líquidos do paciente. A seguir, o sangue dialisado retorna ao paciente.
O paciente em geral é sistematicamente anticoagulado durante a hemodiálise, mas o tratamento com hemodiálise também pode ser realizado com anticoagulação regional no circuito extracorpóreo com heparina e citrato trissódico ou com fluxo de solução salina, injetando-se 50 a 100 ml de solução salina a cada 15 a 30 min para limpar o circuito de diálise, removendo coágulos sanguíneos.
Os objetivos imediatos da hemodiálise incluem a correção dos desequilíbrios hídricos e de eletrólitos. Os objetivos a longo prazo em pacientes com insuficiência renal são:
- Melhorar o estado funcional, o conforto e a pressão arterial (PA)
- Evitar uremia e suas complicações
- Prolongar a sobrevida
A “dose” ideal de hemodiálise é incerta, mas a maioria dos pacientes fica bem com 3 a 5 h de hemodiálise, 3 vezes/semana. A adequação de cada sessão pode ser testada pela medida da ureia sanguínea antes e depois de cada sessão. Diminuição ≥ 65% de ureia sanguínea do nível da pré-diálise ([ureia sanguínea pré-diálise – ureia sanguínea pós-diálise]/ureia sanguínea pré-diálise × 100% é ≥ 65%) indica uma sessão adequada. Especialistas podem usar outras fórmulas, com mais cálculos, como KT/V ≥ 1,2 (em que K é a depuração de ureia do dialisador em ml/min, T é o tempo da diálise em minutos e V é o volume de distribuição da ureia [água corporal total] em mililitros). A dose de hemodiálise pode ser incrementada por alterações como mais tempo de diálise, fluxo sanguíneo e aumento na área de superfície ou porosidade da membrana, mas os benefícios não são comprovados. Sessões noturnas de hemodiálise (6 a 8 h, 5 a 6 dias/semana) e sessões curtas diárias (1,5 a 2,5 h) estão sendo estudadas como formas de aumento da eficácia e redução das complicações.
Ganho líquido excessivo entre as sessões de diálise
Hipotensão frequente durante a diálise
PA mal controlada
Hiperfosfatemia difícil de se controlar
Essas sessões diárias serão economicamente mais viáveis se os pacientes puderem fazer hemodiálise em casa.
Acesso vascular
Hemodiálise requer acesso vascular, obtido por cateter venoso central temporário ou por criação cirúrgica de fístula arteriovenosa. A cateterização temporária de uma veia central geralmente é utilizada apenas quando uma fístula arteriovenosa ainda não foi criada ou ainda não está pronta para ser utilizada. A principal vantagem é que o cateter é colocado rapidamente em pacientes que necessitam de diálise de urgência; as desvantagens primárias incluem calibre relativamente estreito que não permite que o sangue flua em alta velocidade para obtenção da depuração ótima e o alto risco de infecção ou trombose no local do cateter. O acesso por cateter é melhor pela cateterização da veia jugular interna. A maioria dos cateteres em veias jugulares internas permanece utilizável por 2 a 6 semanas se forem praticados cuidados de assepsia estritos na pele e o cateter for utilizado somente para hemodiálise. Cateteres com túnel subcutâneo e manguito de tecido apresentam maior duração (50% são funcionais em 1 ano e podem ser úteis para pacientes nos quais os acessos convencionais são impossíveis).
As fístulas arteriovenosas criadas cirurgicamente são melhores que os cateteres venosos centrais por serem mais duráveis e terem menor probabilidade de infecção. Contudo, também apresentam tendência a complicações (trombose, infecção, aneurisma e pseudoaneurisma). Uma fístula recém-instalada pode levar de 3 a 6 meses para se tornar madura e utilizável; dessa forma, nos pacientes com insuficiência renal crônica, a fístula deve ser criada precocemente pelo menos 6 meses antes da necessidade antecipada de diálise. O procedimento cirúrgico anastomosa a artéria radial, braquial ou femoral a uma veia adjacente, com a parte terminal da veia à parte lateral da artéria. Quando a veia adjacente não servir para a criação do acesso, utiliza-se um enxerto alogênico. Para pacientes que apresentam veias ruins, um enxerto autógeno de veia safena também é uma opção.
Complicações do acesso vascular
Complicações como infecção, trombose e pseudoaneurisma ou aneurisma limitam de forma significativa a qualidade da hemodiálise que pode ser realizada, aumentam a morbidade e a mortalidade a longo prazo e são suficientemente comuns, fazendo com que médicos e pacientes permaneçam vigilantes para alterações sugestivas. Essas alterações incluem dor, eritema, rupturas na pele sobre o acesso, ausência de sopro e pulso no acesso e sangramento prolongado da cânula de diálise no local da punção. A infecção é tratada com antibióticos e/ou cirurgia.
A fístula pode ser monitorada para verificação de permeabilidade por meio de medidas ultrassonográficas seriadas da pressão da câmara venosa. Um desses testes é geralmente recomendado pelo menos mensalmente. O tratamento de estenose, trombose, pseudoaneurisma ou aneurisma pode envolver angioplastia, colocação de stent e cirurgia.
Complicações da diálise
As complicações estão listadas na Tabela abaixo
A hipotensão é mais comum e tem múltiplas causas, incluindo remoção muito rápida de água, desvio osmótico de líquidos através das membranas celulares, acetato no dialisado, vasodilatação relacionada com o calor e condições subjacentes (p. ex., neuropatia autonômica, isquemia miocárdica, arritmias).
Vários pacientes também apresentam síndrome das pernas inquietas, cãibras, prurido, náuseas e vômitos, cefaleia e dores no peito e nas costas. Na maioria dos casos, essas complicações ocorrem por motivos desconhecidos, mas algumas fazem parte da síndrome de uso inicial (quando o sangue do paciente é exposto a membranas de cuprofane ou de celulose no dialisador) ou da síndrome do desequilíbrio da diálise, uma síndrome que se pensa ser causada por edema cerebral. Os casos mais graves de desequilíbrio da diálise apresentam desorientação, inquietação, turvação da visão, confusão e convulsões.
A amiloidose da diálise afeta os pacientes que estão realizando hemodiálise há vários anos e se manifesta como síndrome do túnel do carpo, cistos ósseos, artrites e espondiloartropatia cervical. Amiloidose relacionada à diálise é considerada menos comum com os dialisadores de alto fluxo usados hoje porque a ß2-microglobulina (proteína que causa a amiloidose) é removida mais eficazmente com esses dialisadores.
| Complicações do tratamento de substituição renal | ||
| Tipo | Hemodiálise | Diálise peritoneal |
| Cardiovasculares | Embolia aérea Angina Arritmia Parada cardíaca (rara) Tamponamento cardíaco Hipotensão | Arritmia Hipotensão* Edema pulmonar |
| Infecciosas | Bacteriemia Colonização de cateteres venosos centrais temporários Infecção na saída do local de cateteres venosos centrais tanto tunelados quanto temporários Endocardite Meningite Osteomielite Sepse Celulite ou abscesso no acesso vascular | Infecção no local de saída do cateter* Peritonite* |
| Mecânicas | Obstrução da fístula arteriovenosa decorrente de trombose ou infecção Estenose ou trombose da veia subclávia ou da veia cava superior devido ao uso recorrente de cateteres de veia subclávia ou jugular interna | Obstrução do cateter por coágulos, fibrina, omento ou encapsulamento fibroso Vazamento de dialisado ao redor do cateter Dissecção de fluido dentro da parede abdominal Hematoma no trato do pericateter Perfuração de uma víscera pelo cateter |
| Metabólicas | Hipoglicemia em diabéticos que usam insulina Hipopotassemia Hiponatremia ou hipernatremia Perda de ferro | Hipoalbuminemia Hiperglicemia Hiperlipidemia Obesidade |
| Pulmonares | Dispneia decorrente de reação anafilática à membrana da hemodiálise Hipoxia quando do uso de dialisado revestido de acetato | Atelectasia Derrame pleural Pneumonia |
| Variadas | Depósitos amiloides Hemorragia relacionada ao cateter Febre decorrente de bacteriemia, pirógenos ou dialisado superaquecido Hemorragia (gastrintestinal, intracranial, retroperitoneal, intraocular) Insônia Cãibras musculares Prurido Inquietação Convulsões | Hérnias abdominais e inguinais Sangramento intra-abdominal relacionado ao cateter Hipotermia Esclerose peritoneal Convulsões |
| *Complicações mais comuns. | ||
Prognóstico
A mortalidade total anual de pacientes dependentes de hemodiálise é de cerca de 20%. O intervalo de sobrevida de 5% é menor em diabéticos e mais elevado em pacientes com glomerulonefrite. A morte é geralmente mais atribuída a doença cardiovascular, seguida por infecção e retirada da hemodiálise. Negros apresentam maior taxa de sobrevida em todas as faixas etárias. Os fatores não relacionados com a hemodiálise que contribuem para a mortalidade incluem comorbidades (p. ex., hiperparatireoidismo, diabetes, desnutrição), idade avançada e encaminhamento tardio para diálise.
Fonte: Univadis
Segue as Notícias da Comunidade PortalEnf e fica atualizado.(clica aqui)