Nova Escala de Coma de Glasgow
Em 1974, o Instituto de Ciências Neurológicas (Glasgow), foi o líder mundial em pesquisa e cuidados clínicos para lesões cerebrais. Dr. Bryan J. Jennett e Dr. Graham Teasdale, publicou um artigo na revista The Lancet sobre a avaliação do coma e consciência prejudicada propôs um método de avaliação estruturada conhecida como a Escala de Coma de Glasgow . Quarenta anos mais tarde (2014), Sir Graham Teasdale conduziu um projeto para entender o uso atual da Escala de Coma de Glasgow, êxitos e deficiências percebidas.
Esta pesquisa foi incorporada como uma nova abordagem estruturada para a avaliação para melhorar a precisão, confiabilidade e comunicação Scale.
A realidade é que esta nova abordagem tem tido muito pouca difusão em Espanha, apesar rever (e melhoria), pessoalmente, considero aspectos importantes. Portanto, embora tardiamente, vou abordar através da informação blog sobre este novo Escala de Coma de Glasgow, que você pode ver em Inglês na página do projeto http://www.glasgowcomascale.org/
O QUE HÁ DE NOVO
A avaliação fiável da Escala de Coma de Glasgow é a chave para a satisfação do usuário e a realização de um bom atendimento e qualidade da pesquisa clínica. O objetivo do novo esquema estruturado é, portanto, para reforçar uma abordagem de avaliação padrão e melhorar a consistência de uso.
avaliação estruturada
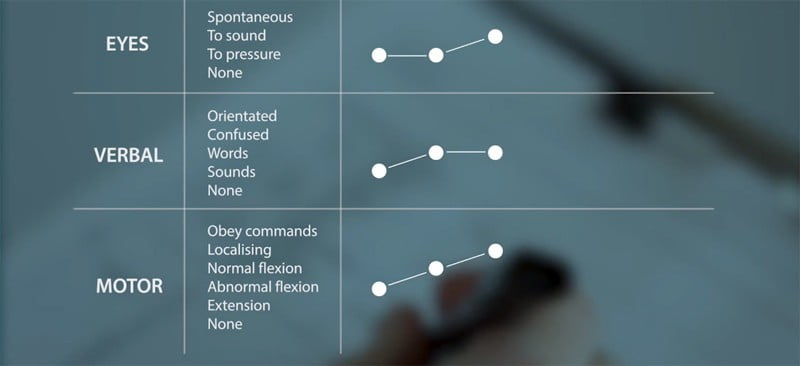
as medidas tomadas para avaliar cada componente da escala são definidos de forma mais clara. a necessidade de relatórios sobre as três componentes da escala, em vez do que a soma total é enfatizado.
A avaliação estruturada é realizada executando as seguintes etapas:
- AVALIAÇÃO: identificar quaisquer fatores que podem influenciar a avaliação
- NOTAS: comportamento espontâneo em qualquer um dos três componentes do GCS (abertura ocular, o teor de fala e movimento sobre o lado direito e o lado esquerdo)
- SPURS:
- Verbal: dizendo ou gritando uma ordem
- Física: pressão na ponta do dedo, trapézio ou arco supra-orbitária
- VALORES: atribuir pontuação de acordo com a melhor resposta observada.
Ele é importante para lembrar que se um critério / componente não pode ser monitorada (verbal, olho ou motor) você não deve atribuir um padrão marcando 1. Ele é deixado em branco e / ou a razão pela qual você não pode monitorar especificado.
escalas oculares e verbais
Alguns termos foram atualizados.
A “pressão de abertura dos olhos” substituiu a “abertura à dor” , em parte para refletir com precisão a natureza do estímulo utilizado, em parte por causa das reservas sobre o conceito de dor como uma componente de cuidados e, em parte, a incerteza de se uma sensação de dor num paciente com uma coma é necessário (ou mesmo possível).
Na escala verbal, “palavras inadequadas” e “sons incompreensíveis” foram simplificadas por “palavras” e “sons”.
resposta motora
A composição do componente de motor de escala foi alterada em 1976 por adição de um passo adicional: a introdução de diferenciação entre “normal” de flexão e “anormal”. Estudos de variabilidade observador tinha mostrado que esta distinção foi difícil para o pessoal menos experiente, por isso não foi incluído nas descrições originais. No entanto, os resultados dos estudos começaram a mostrar que a distinção foi útil para a previsão. Isto levou à chamada escala motor “estendida” foi adotado pela primeira vez para a investigação e, em seguida, tomar gradualmente em atendimento clínico de rotina, e agora é o sistema mais utilizado.
A transição entre flexão normal e anormal raramente é um fator chave na tomada de decisões sobre os pacientes e a escala mais simples original também se manteve em uso, levando à possibilidade de confusão entre dois sistemas. Para resolver a confusão, a recomendação atual é, portanto, use apenas a escala motora estendida seis pontos para todos os efeitos (que geralmente é usado na prática clínica e cujo conhecimento é mais difundido).
estímulo
A técnica de estimulação utilizada para obter respostas não foi firmemente especificado no relatório original de 1974. Um ano mais tarde (horário de enfermagem Teasdale, 1975) uma descrição mais detalhada do uso prático da Escala de Coma de Glasgow referiu-se aos lugares para estimulação como o leito ungueal, o músculo trapézio e arco supra-orbital.
A avaliação das respostas motoras em pessoas que não obedecem ordens ainda tendo em conta a pressão dos dedos de informação e sites (trapézio / arcos supra-orbital). Na prática, a sequência será normalmente nesta ordem, a pressão do seu dedo antes ter usado quando abrir os olhos ou não espontaneamente produzir o som.
Alguns têm expressado preocupações de que a força indevida exercida repetidamente no leito ungueal pode causar danos (embora muito raramente). Tem sido proposto como uma alternativa a uma pressão no lado do dedo. Na ausência de provas da equivalência das respostas aos diferentes locais, o prego ainda é recomendado, distalmente ao invés de proximal, com a variação no tempo estimulado dedo em qualquer paciente (usando diferentes dedos de cada vez).
Tanto o trapézio como os cumes da testa são recomendados para o estímulo central em uma seqüência padrão de intensidade graduada. A pressão por trás da mandíbula (retromandibular / processo estilóide), de acordo com os autores, isso é difícil de aplicar com precisão e é não recomendado para uso rotineiro. Estimulação esfregando os dedos sobre o esterno não é recomendado; pode causar “nódoas negras” e as respostas podem ser difíceis de interpretar.
Muitos que trabalham na a emergência sabe uma variedade quase ilimitada de lugares para realizar a estimulação dolorosa a uma pessoa a quem estamos prestando atenção … tanto para verificar o nível de consciência grosso modo (AVPU escala, por exemplo) ou a resposta aos vários componentes do GCS, para governar para fora que estamos na presença de um paciente “simulador”. Eu acho que alguns dos métodos utilizados (beliscar partes do corpo, por exemplo), embora eficaz, pode muito bem ser substituídos por outros, como os estabelecidos na Escala de Coma de Glasgow.
Registrar a Escala de Coma de Glasgow
É recomendado é que as conclusões de série estão documentados em uma escala de mesa coma. Podem, em seguida, comunicar claramente e tendências rapidamente apreciar que você possa detectar qualquer melhoria ou deterioração na condição de um paciente. Esta deterioração deve precipitar uma revisão clínica urgente para identificar qualquer fator remediável que tem contribuído para esta mudança.
Em Além de acompanhar as tendências de uma escala de pontos gráfica, pontuação pode ser / deve ser documentado numericamente para gravar rapidamente os resultados (por exemplo O2V4M6). No entanto, quando se descreve o paciente, utilizar sempre os critérios completo, juntamente com números para assegurar que a avaliação é entendido com precisão.
A fórmula numérica curta também pode ser adicionado a pontuação total Coma (por exemplo O2V4M6 = 12). Isto proporciona uma visão geral da gravidade do paciente, mas essa pontuação não comunica a descrição detalhada de cada resposta, que devem sempre ser usadas, uma vez que, por exemplo, uma pontuação total de 8 poderia ser O2V2M4 ou O1V1M6, com muito diferentes implicações a gravidade da condição do paciente.
Aqui está o vídeo “oficial” da nova abordagem para a Escala de Coma de Glasgow
Se alguém tem um interesse especial nesta nova abordagem para a Escala de Coma de Glasgow, no site do projeto está disponível avaliação folha de ajuda em vários idiomas.
Fonte: http://www.glasgowcomascale.org/
Traduzido de : http://signosvitales20.com/
Segue as Notícias da Comunidade PortalEnf e fica atualizado.(clica aqui)